Diabetes mellitus je metabolická porucha charakterizovaná zvýšením hladiny cukru v krvi.
Onemocnění se vyskytuje v důsledku defektů při produkci inzulínu, defektu v působení inzulínu nebo obou těchto faktorů. Kromě zvýšené hladiny cukru v krvi se toto onemocnění projevuje uvolňováním cukru v moči, hojným močením, zvýšeným žízeňem, poruchami tuku, proteinu a metabolismu minerálů a rozvojem komplikací.
Typy
- Diabetes typu 1 (autoimunitní, idiopatický): Zničení beta buněk pankreatu, které produkují inzulín.
- Diabetes mellitus 2. typu - s převládající necitlivostí tkání na inzulín nebo převládající defekt v produkci inzulínu s necitlivost nebo bez ní.
- Během těhotenství dochází k diabetu Gestační cukr.
- Jiné typy:
- genetické defekty;
- cukrovka způsobená drogami a jinými chemikáliemi;
- cukrovka způsobená infekcemi;
- Pankreatitida, trauma, odstranění pankreasu, akromegalie, izenko - kushinka, thyrotoxikóza a další.
Závažnost
- Snadný proud: Neexistují žádné komplikace.
- Průměrný stupeň závažnosti: Očí, ledviny, nervy dojde k poškození očí.
- Těžký proud: daleko -v komplikacích diabetu.
Příznaky diabetu
Mezi hlavní příznaky onemocnění patří takové projevy:
- Hojné močení a zvýšené žízeň;
- Zvýšená chuť k jídlu;
- Obecná slabost;
- Léze kůže (například vitiligo), vagína a močového traktu jsou obzvláště často pozorovány u pacientů s nefasózou v důsledku vznikající imunodeficience;
- Fuzzy vidění je způsobeno změnami v obracejícím se médiu oka.
Diabetes 1. typu obvykle začíná v mladém věku.
Diabetes 2. typu je obvykle diagnostikován u lidí po dobu 35–40 let.
Diagnóza diabetu
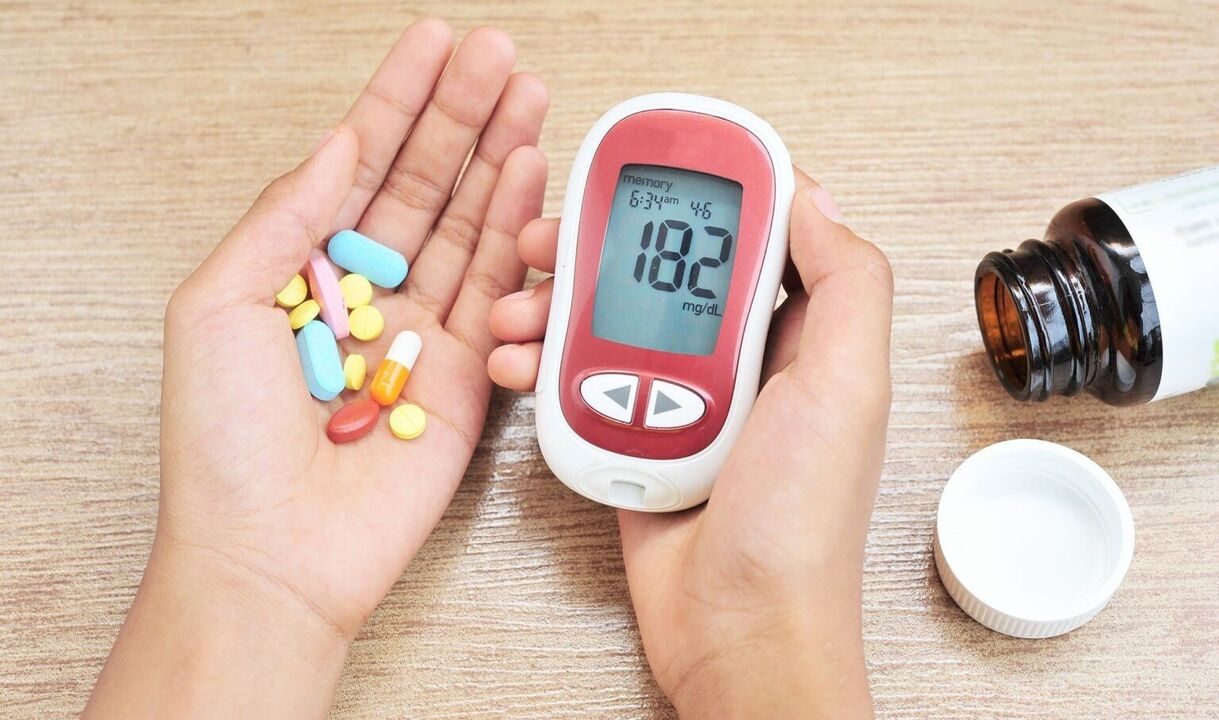
Diagnóza onemocnění je založena na testech krve a moči.
Pro provedení diagnózy se stanoví koncentrace glukózy v krvi (důležitá okolnost je opakované stanovení zvýšené hladiny cukru a v jiných dnech).
Výsledky analýzy jsou normální (v nepřítomnosti cukrovky)
Na lačný žaludek nebo 2 hodiny po testu:
- žilní krev - 3, 3–5, 5 mmol/l;
- Kapilární krev - 3, 3–5, 5 mmol/l;
- Krevní žilní plazma - 4–6, 1 mmol/l.
Výsledky analýzy v přítomnosti diabetes mellitus
Na prázdný žaludek:
- žilní krev více než 6, 1 mmol/l;
- kapilární krev více než 6, 1 mmol/l;
- Žilní krevní plazma je více než 7, 0 mmol/l.
Kdykoli během dne, bez ohledu na čas jídla:
- žilní krev více než 10 mmol/l;
- kapilární krev více než 11, 1 mmol/l;
- Žilní krevní plazma je více než 11, 1 mmol/l.
Hladina hemoglobinu v krvi u diabetu přesahuje 6, 7–7, 5 %.
Obsah C-peptidu umožňuje vyhodnotit funkční stav beta buněk. U pacientů s diabetem typu 1 je tato hladina obvykle snížena u pacientů s diabetem typu 2 - obvykle nebo se zvýšená, u pacientů s inzulinomem - ostře se zvýšila.
Koncentrace imunoreaktivního inzulínu je snížena s typem 1, normálně nebo se zvyšuje s typem 2.
Stanovení koncentrace glukózy v krvi pro diagnostiku diabetu není prováděno na pozadí akutního onemocnění, poškození nebo chirurgického zákroku, na pozadí krátkodobého podávání léčiv, které zvyšují koncentraci glukózy v krvi (nadledvinky, hormony štítné žlázy, thiazidy, beta-blokátory atd. ), U pacientů se zirózou. játra.
Glukóza v moči u diabetu se objevuje až po překročení „prahu ledvin" (přibližně 180 mg % 9, 9 mmol/l). Významné výkyvy prahu a tendence ke zvyšování s věkem jsou charakteristické; Proto je definice glukózy v moči považována za necitlivý a nespolehlivý test. Test slouží jako hrubý referenční bod pro přítomnost nebo nepřítomnost významného zvýšení cukru (glukózy) v krvi a v některých případech se používá pro každodenní pozorování dynamiky onemocnění.
Léčba diabetu
Fyzická aktivita a správná výživa při léčbě
Ve významné části pacientů s diabetes mellitus, pozorováním dietních doporučení a dosažení významného snížení tělesné hmotnosti o 5-10 % počátečního, ukazatele hladiny cukru v krvi se zlepšují až do normy. Jednou z hlavních podmínek je pravidelnost fyzické námahy (například chůze denně 30 minut, plavání 1 hodinu 3krát týdně). S koncentrací glukózy v krvi> 13–15 mmol/l se fyzická aktivita nedoporučuje.
S lehkou a mírnou fyzickou námahou, která trvá ne více než 1 hodina, je před a po zátěži vyžadováno další použití uhlohydrátů (15 g snadno stravitelných uhlohydrátů za každých 40 minut). S mírnou fyzickou námahou, která trvá více než 1 hodinu a intenzivní sporty, je nutné snížit o 20-50 % dávky inzulínu a působí během a v příštích 6–12 hodinách po fyzické aktivitě.
Strava při léčbě diabetu (tabulka č. 9) je zaměřena na normalizaci metabolismu uhlohydrátů a prevenci metabolismu tuku.
Léčba přípravky inzulínu
Inzulinové přípravky na léčbu diabetu jsou rozděleny do 4 kategorií, dobou účinku:
- Ultra -koro akce (začátek akce -po 15 minutách je doba akce 3-4 hodiny).
- Rychlá akce (začátek akce - po 30 minutách - 1 hodinu; trvání akce 6-8 hodin).
- Průměrná doba trvání akce (začátek akce je po 1–2, 5 hodinách, trvání akce je 14–20 hodin).
- Dlouhá akce (začátek akce je po 4 hodinách; doba trvání je až 28 hodin).
Režimy jmenování inzulínu jsou přísně individuální a jsou vybírány pro každého pacienta s diatologem nebo endokrinologem.
Metodika pro zavedení inzulínu
Když je inzulín zaveden v místě injekce, je nutné vytvořit záhyb kůže tak, aby jehla vstoupila pod kůži a ne do svalové tkáně. Složení kůže by mělo být široké, jehla by měla vstoupit do kůže pod úhlem 45 °, pokud je tloušťka kožního záhybu menší než délka jehly.
Při výběru místa pro injekci by se mělo zabránit zhutněné kožní oblasti. Místa injekce nelze změnit nesystematickou. Neunášejte pod kůží ramene.
- Přípravky s krátkým inzulínem by měly být podávány do subkutánního tukového vlákna přední stěny břicha 20-30 minut před jídlem.
- Do podkožního tukového vlákna stehen nebo hýždí jsou zavedeny přípravky inzulínu s dlouhým účinkem.
- Ultrakhující injekce inzulínu se provádějí bezprostředně před jídlem a v případě potřeby během nebo bezprostředně po jídle.
Rychlost absorpce inzulínu zvyšuje teplotu a fyzická aktivita a chlad ji snižuje.























